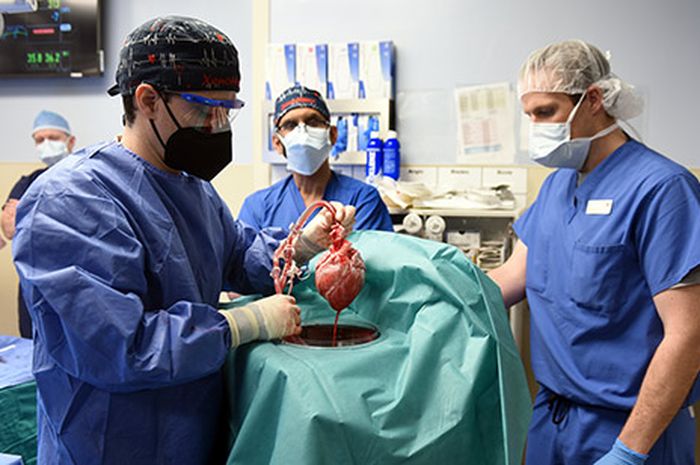
Nationalgeographic.co.id—Operasi pertama dari jenisnya, seorang pasien berusia 57 tahun dengan penyakit jantung stadium akhir telah berhasil menerima transplantasi jantung babi yang telah dimodifikasi secara genetik pada 7 Januari 2022. Transplantasi tersebut adalah satu-satunya pilihan pasien untuk bertahan hidup setelah dianggap tidak memenuhi syarat untuk transplantasi tradisional. Setelah 3 hari pasca operasi, pria tersebut dilaporkan sehat dan baik-baik saja.
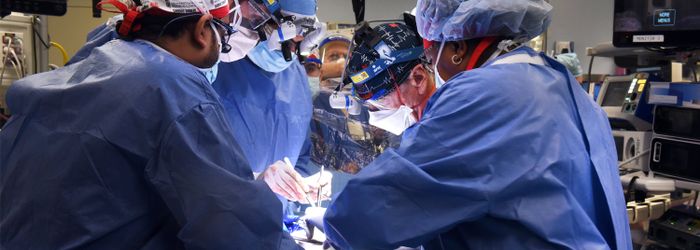
Operasi bersejarah itu dilakukan oleh Fakultas Kedokteran University of Maryland School of Medicine (UMSOM) di University of Maryland Medical Center (UMMC), bersama-sama dikenal sebagai University of Maryland Medicine. Prosedur lengkap operasi tersebut dapat disaksikan di channel resmi Youtube University of Maryland School of Medicine.
Transplantasi organ ini menunjukkan untuk pertama kalinya bahwa jantung hewan yang dimodifikasi secara genetik dapat berfungsi seperti jantung manusia tanpa penolakan langsung oleh tubuh. Pasien, David Bennett, seorang penduduk Maryland, sedang dipantau dengan cermat selama beberapa hari dan minggu berikutnya untuk menentukan apakah transplantasi memberikan manfaat yang menyelamatkan jiwa.
Dalam rilis University of Maryland, Bennet disebutkan telah dianggap tidak memenuhi syarat untuk transplantasi jantung konvensional di UMMC serta di beberapa pusat transplantasi terkemuka lainnya yang meninjau catatan medisnya. "Pilihannya mati atau melakukan transplantasi ini. Saya ingin hidup. Saya tahu ini adalah pertaruhan, tapi itu pilihan terakhir saya," kata Bennett, sehari sebelum operasi dilakukan.
Dia telah dirawat di rumah sakit dan terbaring di tempat tidur selama beberapa bulan terakhir. "Saya berharap untuk bangun dari tempat tidur setelah saya pulih."
Badan Administrasi Makanan dan Obat-obatan AS (FDA) memberikan otorisasi darurat untuk operasi pada Malam Tahun Baru melalui penyediaan akses yang diperluas (compassionate use). Ini digunakan ketika produk medis eksperimental, dalam hal ini jantung babi yang dimodifikasi secara genetik, adalah satu-satunya pilihan yang tersedia untuk pasien yang menghadapi kondisi medis yang serius atau mengancam jiwa. Otorisasi untuk melanjutkan diberikan dengan harapan menyelamatkan nyawa pasien.
"Ini adalah operasi terobosan dan membawa kita selangkah lebih dekat untuk memecahkan krisis kekurangan organ. Tidak ada cukup donor jantung manusia yang tersedia untuk memenuhi daftar panjang penerima potensial," kata Bartley P. Griffith, MD, yang melakukan operasi transplantasi jantung babi ke pasien.
Griffith adalah Profesor Terhormat Thomas E. dan Alice Marie Hales dalam Bedah Transplantasi di UMSOM. "Kami melanjutkan dengan hati-hati, tetapi kami juga optimis bahwa operasi pertama di dunia ini akan memberikan pilihan baru yang penting bagi pasien di masa depan."
Dianggap sebagai salah satu ahli transplantasi organ hewan terkemuka di dunia, yang dikenal sebagai xenotransplantasi, Muhammad M. Mohiuddin, MD, Profesor Bedah di UMSOM, bergabung dengan fakultas UMSOM lima tahun lalu dan mendirikan Program Xenotransplantasi Jantung bersama Dr. Griffith. Dr. Mohiuddin menjabat sebagai Direktur Ilmiah/Program dan Dr. Griffith sebagai Direktur Klinisnya.
"Ini adalah puncak dari penelitian yang sangat rumit selama bertahun-tahun untuk mengasah teknik ini pada hewan dengan waktu bertahan hidup yang telah mencapai lebih dari sembilan bulan. FDA menggunakan data dan data kami pada babi percobaan untuk mengizinkan transplantasi pada pasien penyakit jantung stadium akhir. yang tidak memiliki pilihan pengobatan lain," kata dr Mohiuddin. "Prosedur yang berhasil memberikan informasi berharga untuk membantu komunitas medis meningkatkan metode yang berpotensi menyelamatkan jiwa ini pada pasien di masa depan."
Sekitar 110.000 orang Amerika saat ini sedang menunggu transplantasi organ, dan lebih dari 6.000 pasien meninggal setiap tahun sebelum mendapatkannya, menurut organdonor.gov pemerintah federal. Xenotransplantasi berpotensi menyelamatkan ribuan nyawa tetapi membawa serangkaian risiko unik, termasuk kemungkinan memicu respons imun yang berbahaya. Respons ini dapat memicu penolakan langsung terhadap organ dengan hasil yang berpotensi mematikan bagi pasien.
Xenotransplantasi pertama kali dicoba pada 1980-an, tetapi sebagian besar ditinggalkan setelah kasus terkenal Stephanie Fae Beauclair (dikenal sebagai Baby Fae) di Loma Linda University di California. Bayi tersebut, yang lahir dengan kondisi jantung yang fatal, menerima transplantasi jantung babon dan meninggal dalam waktu satu bulan setelah prosedur karena penolakan sistem kekebalan terhadap jantung asing. Namun, selama bertahun-tahun, katup jantung babi telah berhasil digunakan untuk menggantikan katup pada manusia.
Sebelum menyetujui untuk menerima transplantasi, Bennett, pasien, telah diberitahu sepenuhnya tentang risiko prosedur, dan bahwa prosedur tersebut eksperimental dengan risiko dan manfaat yang tidak diketahui. Dia telah dirawat di rumah sakit lebih dari enam minggu sebelumnya dengan aritmia yang mengancam jiwa dan terhubung ke mesin bypass jantung-paru, yang disebut oksigenasi membran ekstrakorporeal (ECMO), untuk tetap hidup. Selain tidak memenuhi syarat untuk masuk dalam daftar transplantasi, ia juga dianggap tidak memenuhi syarat untuk pompa jantung buatan karena aritmianya.
Peter Rock, MD, MBA, Ketua dan Profesor Dr. Martin Helrich di Departemen Anestesiologi di UMSOM, mengatakan: "Kami dengan hati-hati mempertimbangkan kebutuhan unik pasien ini dalam mempersiapkannya untuk operasi dan kerumitan yang terlibat dalam memodifikasi teknik anestesi kami untuk prosedur xenotransplantasi ini. Perencanaan kami membuahkan hasil, dan operasi tidak bisa berjalan lebih baik berkat upaya luar biasa dari tim medis yang terlibat dalam peristiwa penting ini."
Baca Juga: Kedua Kalinya, Ginjal Babi Sukses Ditransplantasikan ke Manusia Lagi
| Source | : | University of Maryland |
| Penulis | : | Ricky Jenihansen |
| Editor | : | Mahandis Yoanata Thamrin |

KOMENTAR